Para conocer mejor el factor de intercambio de aire, que se sabe que juega un papel importante en la propagación de patógenos, los investigadores realizaron mediciones in situ. Examinaron tres tipos de cabinas: una más pequeña, la Omega 3 de CWA, con un volumen de poco más de cinco metros cúbicos para un máximo de ocho pasajeros. También se comprobaron dados en otras dos más grandes con espacio para 70 y 80 personas respectivamente, y un volumen de poco menos de 40 y poco menos de 50 metros cúbicos.

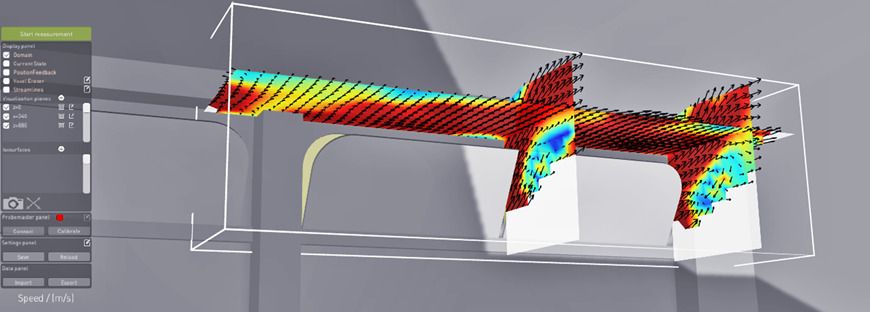
El equipo de Empa utilizó por primera vez un sistema móvil para explorar cómo se mueve el aire en estas cabinas. En colaboración con la empresa Streamwise, se utilizaron sensores de presión de aire para registrar la distribución espacial del flujo en tiempo real. A partir de estos datos, los investigadores calcularon las tasas de intercambio de aire para los respectivos tipos de cabina.
Las mediciones de las concentraciones de CO2, consideradas un buen indicador del intercambio de aire en interiores, tenían el mismo objetivo. Durante los viajes en la cabina más pequeña desde el valle hasta la estación de montaña, a una altitud de poco más de 2.400 metros, dos sensores hicieron registros, uno situado a nivel de la cabeza y el otro a medio cuerpo. El resultado: si se cerraban las dos ventanas correderas del lado derecho de la cabina, la concentración de CO2 aumentaba casi linealmente hasta la siguiente parada, cuando las puertas se abrían de nuevo. Si una de las dos ventanas estaba abierta, el aumento de CO2 era significativamente menor. Y con dos ventanas abiertas, el valor se estabilizó rápidamente alrededor de 500 ppm, o partes por millón, después de un valor inicial de 400 ppm, correspondiente al aire ambiente.
Aunque la campaña de medición de CO2 aún está en proceso, ya confirmó los resultados de las mediciones de presión atmosférica. Más específicamente, el aire se intercambió 138 veces por hora en la cabina más pequeña, 180 veces en la cabina de tamaño mediano y solo 42 veces en la cabina más grande. Según Lunati, la causa de esta última cifra tan baja son que las ventanas están situadas en el techo de la cabina.
A primera vista, una tasa de 42 cambios de aire por hora puede parecer baja, pero en comparación con otros entornos interiores la cosa cambia. En un tren, se producen de siete a 14 cambios de aire, y en una oficina con un promedio de dos personas, sólo alrededor de un cambio de aire por hora. Por tanto, en las cabinas de los teleféricos, las ventanas abiertas ayudan claramente a reducir el riesgo de altas concentraciones de aerosoles.
Sin embargo, ¿qué pasa con las tasas de emisión de patógenos? Es un punto delicado, dice Lunati, porque algunas de las propiedades de Sars-CoV-2 aún no se conocen bien. Además, se sabe que la tasa de emisión depende del comportamiento de una persona infectada. ¿Respira con calma o está tan cansado de esquiar que resopla violentamente? ¿Se ríe, habla y, si es así, en voz alta o en voz baja? Según Lunati, actualmente son escasos los buenos datos sobre esto. Además, la física de cómo se propagan las gotas y los aerosoles en una habitación no se comprende completamente.
Para imitar la realidad lo más cerca posible, los investigadores de Empa mejoraron los modelos de cálculo que se utilizan a menudo para estimar los brotes de virus y los utilizaron para desarrollar su propia estimación. Al hacerlo, también tuvieron en cuenta la tasa de infección dentro de la población en general, es decir, la probabilidad de que uno, dos o incluso más portadores del virus estén presentes en una cabina.
Un ejemplo numérico simple para una cabina con cinco personas. Si el virus infecta al 0.1 por ciento de la población, la probabilidad de que una persona infectada no detectada esté presente sería estadísticamente de alrededor de 1 en 200. En una cabina sería de 1 entre 10.000 que dos personas infectadas coincidan. Si el 1 por ciento de la población estuviera infectada, esta probabilidad aumentaría a 1:20 para uno y 1:1.000 para dos personas infectadas en la cabina.
Una tasa de infección de 1 de cada 100 personas es bastante realista como valor máximo durante una pandemia, dice Lunati; también corresponde a los resultados de una prueba masiva reciente en el cantón de los Grisones. Bajo estos supuestos, en un escenario en el que 80 personas ocupan completamente la cabina, por supuesto sería más delicado. Según los expertos de Empa, la probabilidad de que una persona en la cabina sea contagiosa sin ser detectada es de alrededor del 36 por ciento, y para dos pasajeros infectados alrededor del 14 por ciento.
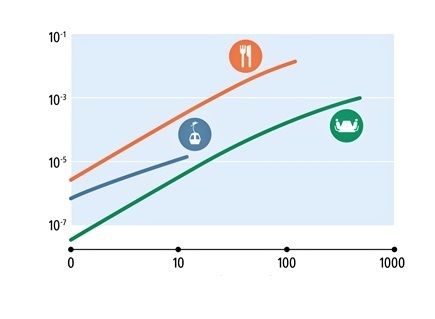 |
| Comparación de los riesgos de infección en tres situaciones diferentes con una participación del 1% de personas infectadas en la población: La curva azul muestra la probabilidad de un viaje de doce minutos en góndola para un máximo de ocho personas. La curva verde lo muestra para dos personas que pasan ocho horas en una oficina de 20m2. La curva naranja lo muestra para ocho personas hablando en voz alta en una sala de 30m2 con las ventanas cerradas, por ejemplo, durante la cena. |
Utilizando estos y otros factores, como el tiempo que tardan los patógenos en inactivarse, los investigadores calcularon primero los riesgos de infección para las personas susceptibles que viajan en la cabina y, a partir de ahí, finalmente, el riesgo para todos los pasajeros. Los parámetros más importantes son la tasa de intercambio de aire, el número de personas infectadas por volumen de aire y el tiempo total de viaje.
Los resultados para una cabina más pequeña (ocho personas, ventanas abiertas) se pueden ilustrar mediante una comparación con otras ubicaciones. Una cena en 30 metros cuadrados con ocho personas hablando en voz alta sería enormemente más arriesgada. El riesgo de infección durante un viaje de 12 minutos en la cabina más pequeña también es significativamente menor que durante una jornada laboral de 8 horas en una oficina de 20 metros cuadrados para dos, con una tasa de intercambio de aire de una vez por hora si las ventanas de la cabina se dejan abiertas.
Las estimaciones de los investigadores de Empa se diseñaron inicialmente para un escenario "sin mascarillas", explica Lunatti,
¿Qué recomendaciones específicas se pueden derivar de los nuevos hallazgos? Además del obvio consejo de "¡Ventile por favor!" también vale la pena limitar el número de pasajeros por viaje.

En el futuro, los investigadores de Empa quieren perfeccionar aún más sus modelos computacionales o incluso desarrollar enfoques completamente nuevos para acercarse aún más a la realidad. También quieren mejorar la base de datos para la propagación del virus, con una "máquina de tos" especialmente diseñada desarrollada en su laboratorio.
Con dos cilindros, comparables a los lóbulos de los pulmones humanos, el aire comprimido especial ingresa a una "cabeza" a través de mangueras: se calienta a la temperatura corporal, se enriquece con humedad y gotas, cuya propagación luego se registra con dos cámaras, también adecuado para pruebas futuras mascarillas protectoras.
Ya se están celebrando conversaciones sobre cooperación con el fabricante de teleféricos CWA con sede en Olten (Suiza), que ha estado siguiendo y apoyando la investigación de Lunati. "Hasta ahora, el tema del intercambio de aire se ha tratado con bastante parsimonia", dice Massimo Ratti. Datos como los de Empa, dice el director técnico de CWA, serían de gran ayuda, no solo en la situación actual, sino también con respecto a los futuros teleféricos del transporte público. Después de todo, las demandas allí son incluso mayores que en las estaciones de esquí, explica el experto:
El equipo de Jing Wang del Laboratorio de Tecnologías Analíticas Avanzadas de Empa antes de la temporada de invierno 2020/21 estableció una primera y simple correlación entre los virus corona en el aire ambiente y el riesgo de infección en interiores. Los investigadores evaluaron datos de infecciones por COVID, así como de brotes de enfermedades anteriores por coronavirus (SARS y MERS).
Compararon el riesgo de propagación del virus corona en interiores a través de infecciones por gotitas o por aerosoles en el aire que contienen el virus. Su conclusión: el riesgo de infección para una persona, sin máscara, es aproximadamente 1000 veces mayor si se encuentra a menos de un metro de una persona infectada que el riesgo de infección a través de aerosoles que contienen virus en cualquier otro lugar de la habitación.
Sin embargo, si el tamaño de la habitación se reduce a una décima parte, el riesgo de infección aumenta aproximadamente diez veces. Una mala ventilación, una estancia más prolongada y más personas infectadas en la habitación aumentan aún más el riesgo de infección. El Grupo de Trabajo Científico Nacional COVID-19 incluyó los hallazgos de Wang sobre el papel de los aerosoles en la transmisión del SARS-CoV-2 en sus recomendaciones. Wang, quien también es profesor en el Instituto de Ingeniería Ambiental en ETH Zurich, también está trabajando en otro tema de investigación específico de COVID: junto con su equipo, ha desarrollado un biosensor óptico que puede detectar coronavirus en el aire ambiental en tiempo real.

