Lucas Llamas
Osteópata y Fisioterapeuta
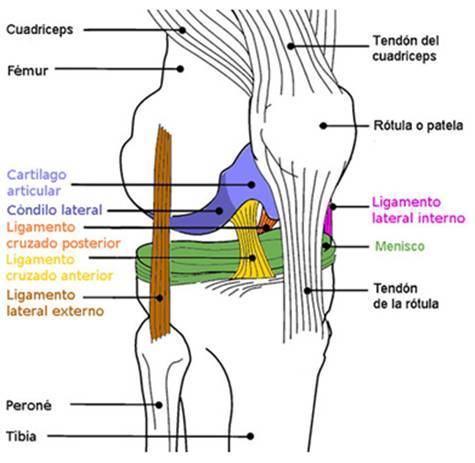
La rodilla es una de las articulaciones más complejas del cuerpo humano debido a su diseño estructural. Es una articulación intermedia del miembro inferior cruzada por varios ligamentos y está capacitada para realizar 2 tipos de movimientos; la flexión-extensión, que le permite acercar o alejar el extremo del miembro a su raíz, y de manera accesoria la rotación sobre el eje longitudinal de la pierna, pero este movimiento sólo se puede lograr cuando la articulación esta flexionada.
Estamos hablando de la articulación más grande del esqueleto, y en ella se unen el extremo inferior del fémur, el extremo superior de la tibia y la rótula. Constituyendo en pieza clave durante la marcha soportando todo el peso del cuerpo en el despegue y caída en los saltos. La rodilla es una articulación que desde el punto de vista mecánico debe ajustar dos imperativos contradictorios: o posee una gran estabilidad en extensión completa, soportando grandes presiones, o adquiere una gran movilidad a partir de cierto ángulo de flexión, necesarias para actividades como correr, pedalear y la máxima orientación del pie a la hora de caminar por un suelo irregular.
Es una articulación de tipo móvil, por lo que el desarrollo de sus movimientos es bastante amplio. Realiza movimientos en dos ejes:
• Eje transversal (movimientos de flexión-extensión, en un plano sagital)
• Eje longitudinal (movimientos de rotación, en un plano sagital)
MENISCOS
El menisco es una estructura fibrocartilaginosa situada entre el fémur y la tibia, dentro de la articulación de la rodilla, con forma semilunar, cuya principal función es aumentar la profundidad de la superficie relativamente plana de la parte superior de la tibia y la congruencia entre el fémur y la tibia.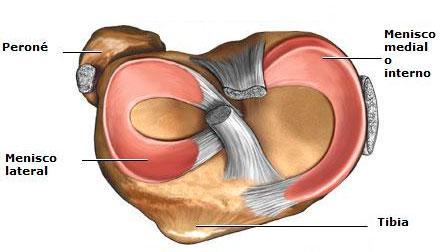
Los meniscos mejoran la estabilidad de la rodilla y absorben impactos.El menisco distribuye las fuerzas transmitidas a través de la rodilla: soporta alrededor del 40% de la carga que recibe la articulación, contribuye a reducir el impacto entre fémur y tibia y a reducir la fricción entre ambos.
Los meniscos carecen de vasos y nervios, excepto en la zona periférica. Esto quiere decir que su capacidad de cicatrización está limitada a esta zona y que las lesiones de los 2/3 internos no duelen por sí mismas, sino por la irritación que causan en la rodilla cuando están rotos, al alterarse la biomecánica normal de esta.
El menisco interno tiene forma de “C” y se inserta en la porción anterior de la espina tibial, por delante de la inserción del ligamento cruzado anterior, en la base de la espina de la tibia.
En la zona central se une al fascículo profundo del ligamento colateral medial, lo cual puede complicar el diagnóstico diferencial y el tratamiento en ciertos casos. En su porción central, se encuentra unida a la porción profunda del ligamento colateral medial.
El menisco lateral, tiene forma de “0” incompleta o discoidea. En la parte posterior los ligamentos menisco femorales de Humphrey (anterior al ligamento cruzado posterior) y de Wrisberg (posterior al ligamento cruzado posterior) contribuyen a su estabilidad, pero no está unido al ligamento colateral lateral de la rodilla, por lo que es más móvil que el interno.
El menisco interno se lesiona con más frecuencia que el externo en una proporción de 3/5 a 1. El menisco interno está anclado a la cápsula articular en toda su periferia, por lo que es menos móvil, lo cual podría hacerlo más propenso a la rotura.
El tercio externo o periférico de los meniscos está vascularizado e inervado, por tanto, presenta cierto potencial de cicatrización. Esta parte es la que tiene mayorimportancia desde el punto de vista mecánico.
El resto del menisco (2/3 internos), es aneural y avascular, con débil o nula capacidad de cicatrización y, aunque puede dar síntomas, si se rompe y se altera la congruencia entre las superficies articulares, esta parte no tiene receptores de dolor.
Existen cuadros de pinzamiento o irritación del borde meniscal o de los cuernos del mismo que dan una inflamación o parameniscitis que se pueden resolver con reposo, sin operar, en pocas semanas. Estos no necesitan cirugía, salvo que la lesión progrese o la curación no sea completa.
Las lesiones de rodilla periféricas pueden dar lugar a fenómenos de distensión del paramenisco que originen un quiste meniscal. Esto es más frecuente en el lado externo, que es más móvil.
Si la rotura traumatológica del menisco ocurre en un paciente joven, deportista, que tiene limitación, psedobloqueos o fallos o, simplemente, no puede recuperar su nivel de actividad, la indicación es la cirugía, mediante artroscopia de rodilla. Si la rodilla está bloqueada y no se puede desbloquear, está indicada la cirugía precoz para desbloquear la articulación.
Rotura del menisco medial y rotura menisco lateral
Existen varios tipos de rotura de meniscos y es importante determinar con cuál de ellos nos encontramos mediante el estudio de las imágenes de una resonancia magnética. La forma o patrón de rotura de menisco nos va determinar la estabilidad o inestabilidad de la rotura y por tanto el tratamiento a seguir.
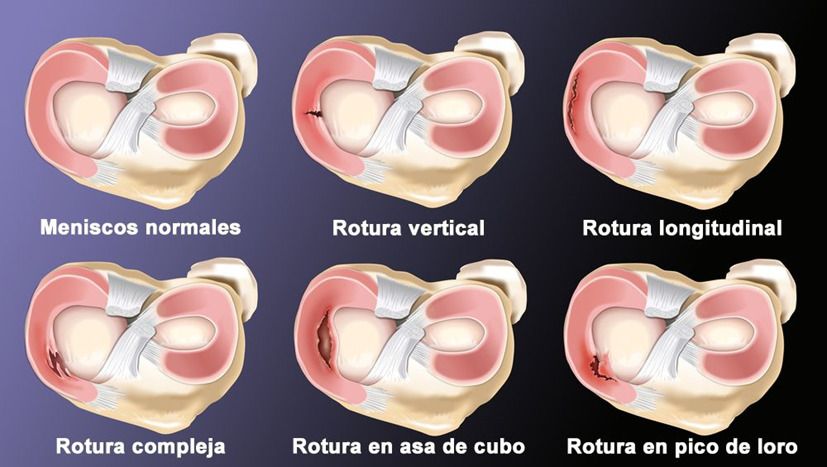
En una rotura estable del menisco, que durante más de 4 o 6 semanas mantiene el dolor e inflamación en la rodilla, y con buena conservación del resto de la rodilla, existen opciones de tratamiento basadas en la medicina regenerativa, y consisten en estimular la zona de la rotura del menisco para crear una cicatrización del mismo (aporte de plasma rico en plaquetas –PRP- o de células madre procedentes de la médula ósea o de la grasa).
Una rotura inestable del menisco que provoca derrame, bloqueo de la rodilla e incapacidad de flexión o extensión completa de la rodilla, es candidata a cirugía artroscópica para recortar la zona de rotura.
Las lesiones meniscales pueden ocurrir a cualquier edad, pero las causas son algo diferentes entre los distintos grupos de edad.
En los pacientes más jóvenes, el menisco es una estructura bastante resistente y elástica y su lesión suele estar relacionada con alguna práctica deportiva. Las roturas del menisco en pacientes menores de 30 años generalmente son el resultado de un traumatismo importante, generalmente con un mecanismo de torsión de la rodilla.
En las personas mayores, el menisco se va degenerando, se va deshidratando, se vuelve más rígido, menos elástico, más frágil y, finalmente, menos resistente. Las roturas del menisco a estas edades pueden deberse a un traumatismo menor (por ejemplo, al levantarse de la posición de cuclillas).
Son las llamadas roturas degenerativas. El mecanismo de producción, la actividad del paciente y el estado del resto de la rodilla pueden condicionar que el abordaje de estas lesiones sea completamente diferente con respecto a los atletas más jóvenes. Al aumentar la edad de la población la prevalencia de roturas degenerativas (muchas veces con signos asociados de artrosis en la rodilla) aumenta, sin que esto signifique que haya que operar a todos estos pacientes.En muchos casos, no se recuerda un traumatismo específico que haya roto el menisco.
Mecanismos de lesión rotura del menisco medial y rotura menisco lateral
La lesión del menisco aparece como resultado de una combinación de fuerzas: compresión, tracción, flexo-extensión de la rodilla junto con maniobras de rotación interna o externa forzadas, con la pierna apoyada en el suelo, a lo que se suma el peso corporal.
Hay dos formas principales de lesión:
• Traumatismo agudo sobre un menisco sano. El traumatismo, casual o deportivo, ha de tener la intensidad suficiente para dañar el menisco sano.
• Traumatismos de repetición sobre un menisco patológico afectado por una degeneración progresiva. Para producir la rotura puede ser suficiente con un apoyo forzado, un esfuerzo o un traumatismo leve sobre un menisco degenerado.
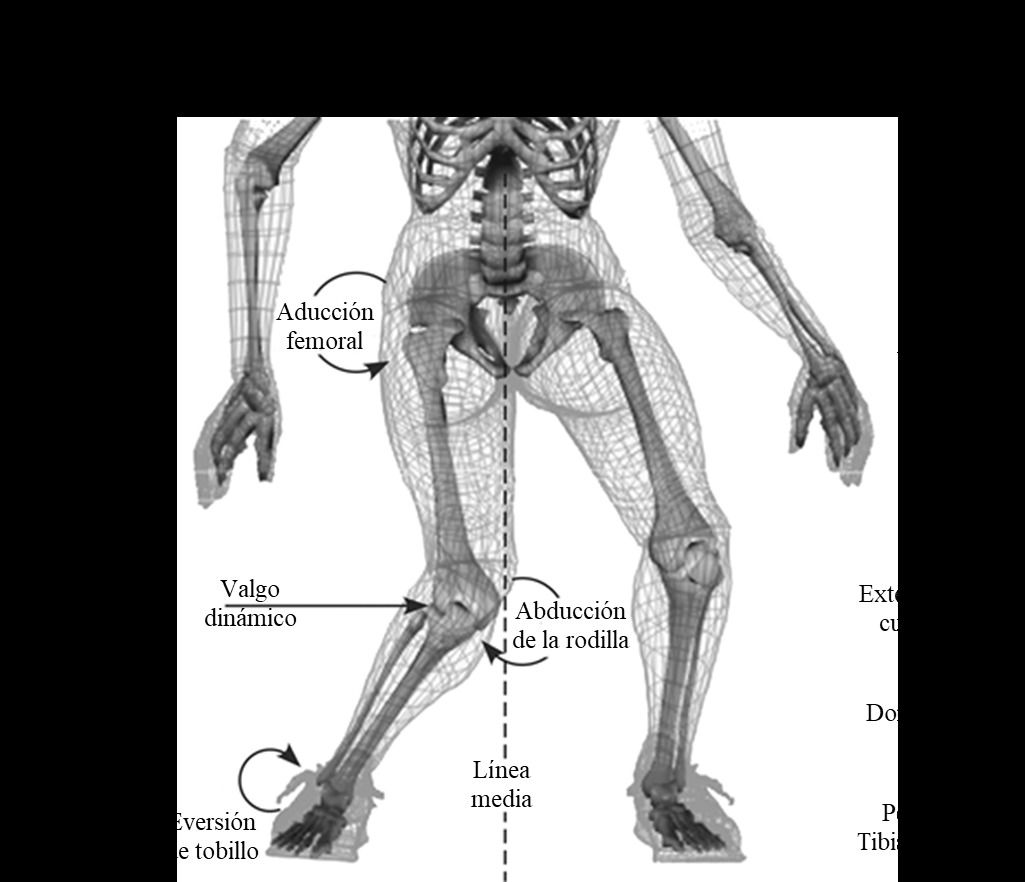
Un factor muy importante es el eje mecánico de las piernas. Si estas están desviadas en varo (en aro o en paréntesis “()”) o en valgo (en “X”), el peso de las extremidades no se reparte de forma proporcional entre los compartimentos externo e interno de la rodilla, favoreciendo momentos de excesiva presión sobre el menisco interno (piernas en arco o aro) o el externo (piernas en X).
Los traumatismos de rodilla repetidos, los deportes o esfuerzos violentos, la edad, la obesidad son factores que predisponen, de una forma u otra, a la rotura del menisco.
LIGAMENTOS
La estabilidad de la articulación de la rodilla es soportada por los ligamentos cruzados (anterior y posterior) y los ligamentos laterales (medial y lateral).Ligamentos cruzados: Son dos, el ligamento cruzado anterior y el posterior.
Ligamento cruzado anterior
Parte desde la zona anterior de la tibia y discurre en forma oblicua, ubicándose en la zona posterior del cóndilo lateral del fémur femoral. El ligamento cruzado anterior es el principal estabilizador de la rodilla, tanto en sentido antero-posterior como rotacional (aproximadamente 90% de la fuerza) Tiene dos fascículos, que se denominan anterolateral y posteromedial y en conjunto forman el LCA que cumple las funciones de evitar o limitar el desplazamiento anterior de la tibia en relación al fémur, impidiendo que exista un movimiento de tipo rotacional y evitar la traslación hacia delante de la tibia y la angulación en varo o valgo de la rodilla cuando está en extensión completa.
Es el ligamento que más frecuentemente se lesiona en deportes de contacto o giro como el esquí, fútbol, rugby, entre otros, llegando a ser 30 veces más frecuente que la lesión del ligamento cruzado posterior.Es la causa más frecuente de derrame con sangre dentro de la articulación en traumatismos agudos (hemartros).
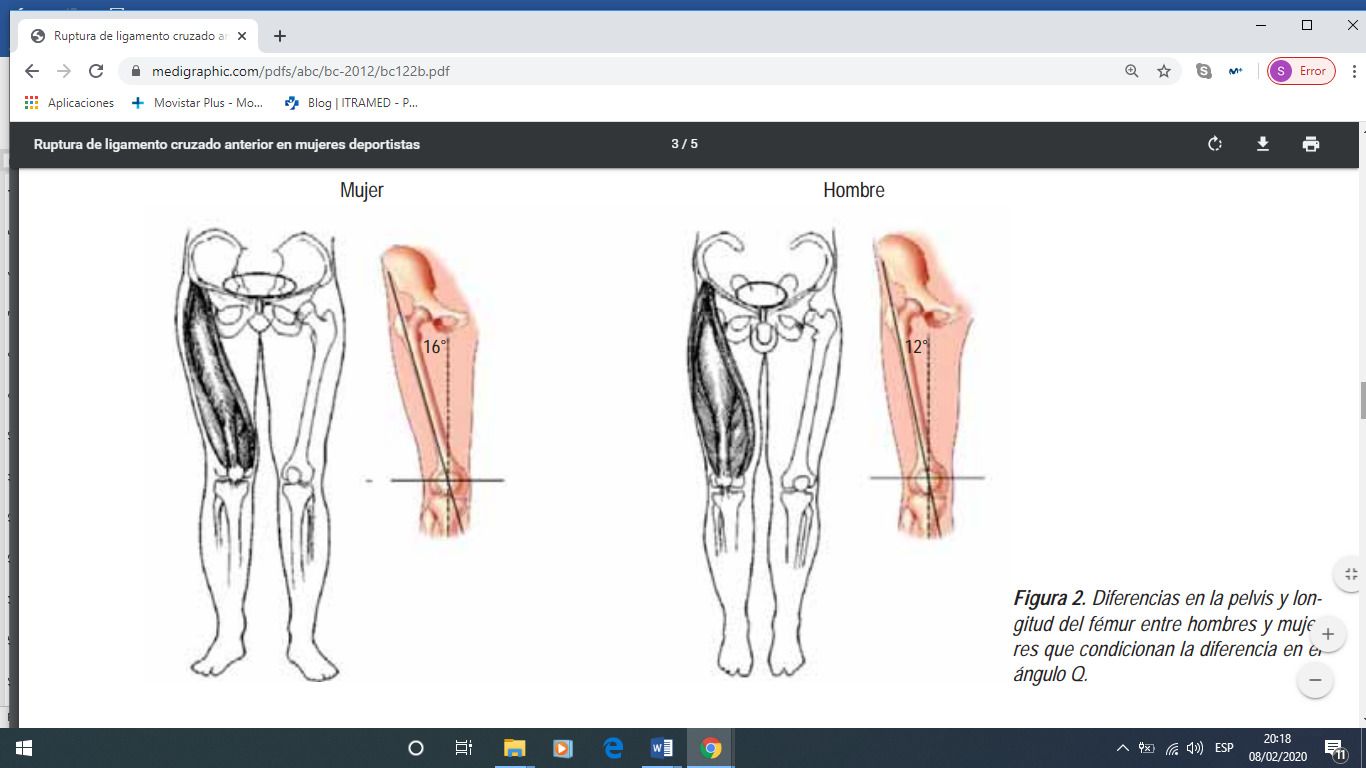
Diferentes factores extrínsecos e intrínsecos se han postulado como favorecedores de las lesiones deportivas y/o traumatológicas del ligamento cruzado anterior de la rodilla. El tipo de actividad deportiva o laboral, la laxitud articular, los defectos de rotación de las extremidades, o de angulación, como en genu valgo…etc. Las mujeres tienen más probabilidades de sufrir una ruptura del cruzado anterior que los hombres.
Los factores de riesgo que se han catalogado en: ambientales, anatómicos, hormonales y biomecánicos.
Factores ambientales: Existe una relación directa entre la fricción que genera la superficie en que se practica un deporte y las lesiones del LCA sin contacto. La fricción entre los materiales, la temperatura de las superficies y el diseño de las suelas pudieran ser un factor de riesgo para las rupturas del LCA.
Factores ambientales: Existe una relación directa entre la fricción que genera la superficie en que se practica un deporte y las lesiones del LCA sin contacto. La fricción entre los materiales, la temperatura de las superficies y el diseño de las suelas pudieran ser un factor de riesgo para las rupturas del LCA.
El ángulo Q, cuyo valor normal es de 8 a 17°, es mayor en las mujeres. Este aumento se atribuye a que la pelvis de la mujer es más ancha y el fémur más corto. Al existir un ángulo Q elevado aumenta el estrés medial sobre los ligamentos de la rodilla. Los deportistas con lesión del LCA tiene un ángulo Q aumentado en relación con los no lesionados
Factores hormonales: Los efectos de las hormonas sexuales en el tejido conectivo es limitada. La síntesis de colágeno se reduce en un 40% bajo la presencia de niveles fisiológicos de estrógenos y más del 50% bajo niveles farmacológicos.
En las mujeres, el ciclo menstrual produce cambios tempranos en la proliferación y síntesis de fibroblastos y procolágena tipo I en el LCA, lo que puede predisponer a las mujeres a sufrir lesiones.
Factores biomecánicos: En las mujeres el músculo cuádriceps presenta mayor activación muscular durante los esfuerzos en flexión de la rodilla, mientras que los isquiotibiales tienden a relajarse. Esta diferencia en la activación muscular provoca un deslizamiento anterior de la tibia sobre el fémur, causando mayor estrés al LCA.
Otros factores que contribuyen o aumentan las posibilidades de lesión del ligamento cruzado anterior son el uso crónico de esteroides, enfermedades como la diabetesy la artritis reumatoide.
Mecanismo de lesión del ligamento cruzado anterior
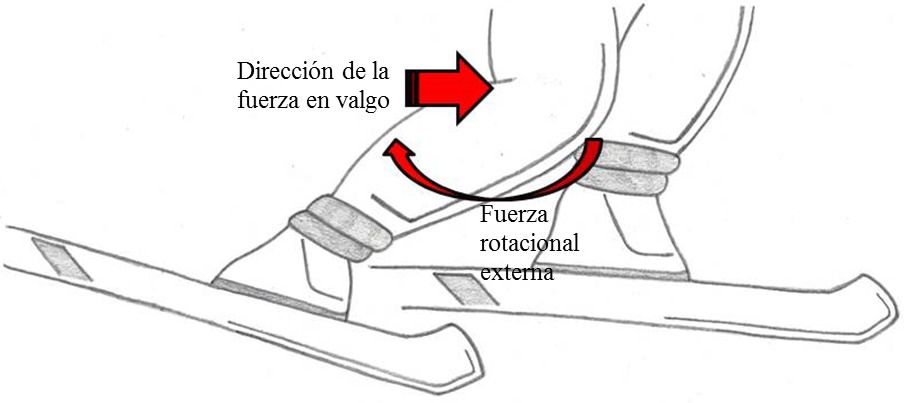
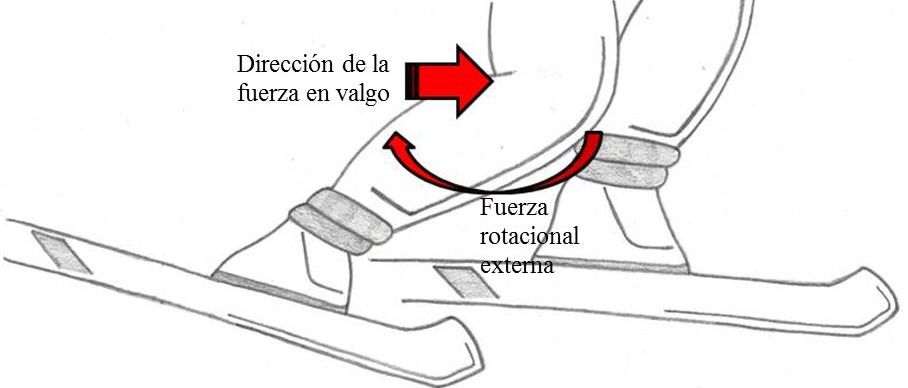
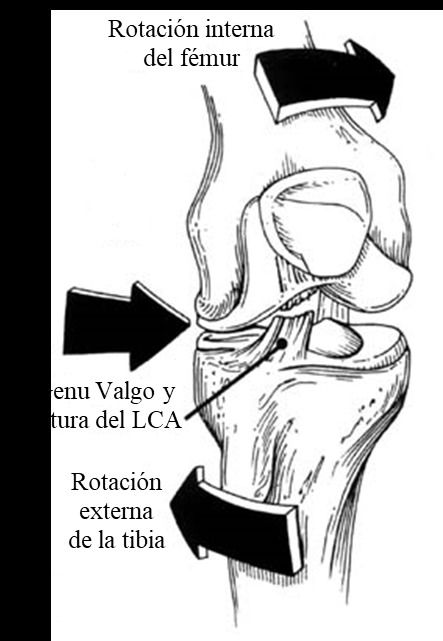
Los mecanismos de lesión de esta estructura son valgo-rotación externa, hiperextensión, desaceleración y varo-rotación interna.
De todos estos mecanismos se estima que el valgo de rodilla con rotación externa es responsable en el 70% de los casos y que el resto acontecen en el 30% de los casos.
El ligamento cruzado anterior de la rodilla puede romperse en deportes de contacto, por un traumatismo más o menos violento (por ejemplo una entrada en el futbol con un traumatismo directo en el lateral de la rodilla o en la parte posterior de la pierna), o sin traumatismo directo o contacto alguno, al hacer una parada o desaceleración brusca tras un salto o una carrera, un cambio de dirección o un giro brusco de la rodilla con el pie apoyado en el suelo (esquí, bádminton, futbol, baloncesto,) o al hacer una hiperextensión forzada, como al dar una patada al aire o en falso.
Con estas maniobras, lo más frecuente es estando la pierna apoyada, se produce una rotación externa de la tibia sobre el fémur y valgo forzado, iniciando una rotura del LCA que puede ser aislada o puede ser el inicio de una lesión en cadena.
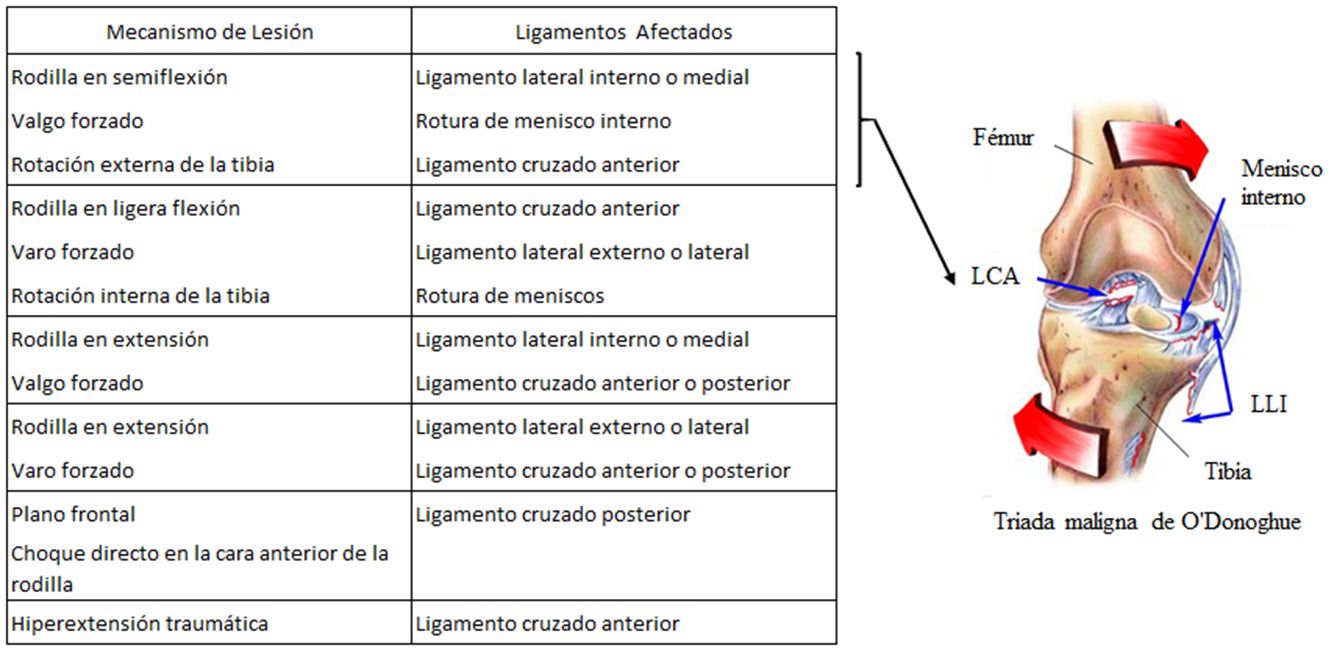
Con frecuencia las lesiones del ligamento cruzado anterior de la rodilla no ocurren solas, coexisten con lesiones de los meniscos o de otros ligamentos. Un ejemplo clásico es la denominada “triada desgraciada” o “triada triste de rodilla”, descrita como la combinación de la lesión del LCA, menisco interno y ligamento lateral interno hoy se sabe que es más frecuente la asociación de la lesión del LCA, LLI y menisco externo.
Existe una variante de esta lesión aún más grave conocida como “pentada desgraciada”, que consiste en la lesión del ligamento cruzado anterior, el ligamento lateral interno, el ligamento lateral externo y los dos meniscos.
Los adultos generalmente se rompen su ligamento cruzado anterior en la parte media del ligamento o el ligamento se “arranca” literalmente del fémur. Existen las roturas parciales o roturas intrasustancia. Estas consisten en lesiones del LCA que afectan a una parte del espesor de las fibras del mismo, pero sin romperse la envoltura de sinovial que lo recubre. A la larga las roturas parciales, si el deportista mantiene su nivel de actividad física, se convierten en totales, y las roturas totales aún aisladas, si el deportista con lesión del cruzado anterior de la rodilla mantiene su nivel de actividad física, predisponen la aparición de lesiones asociadas de otras estructuras de la rodilla, meniscos, cartílago…etc. Sin embargo, esto no quiere decir que todas las roturas del LCA han de operarse necesariamente.
Las roturas del LCA con un fragmento de hueso arrancado pueden requerir una cirugía para recolocar o reinsertar el hueso arrancado. En los niños el potencial de curación sin operar, en los casos con pequeño desplazamiento, es mayor que en los adultos.
Cuadro clínico de la lesión del ligamento cruzado anterior
El paciente, puede sentir un dolor fuerte, un “crujido”, o la sensación de que algo se le rompe o se le destensa dentro de la rodilla, en el momento en que se produce la lesión.
Generalmente, en las roturas agudas completas del ligamento cruzado anterior de la rodilla, el deportista no puede seguir con la práctica de la actividad deportiva, el dolor es intenso e invalidante al apoyar el pie en el suelo o intentar caminar.
En unas horas se producirá un derrame importante, por sangrado, dentro de la rodilla, complicando la exploración clínica. En los casos en que hay rotura de la capsula articular el derrame articular no se queda a tensión dentro de la rodilla, se va por la pierna hacia abajo. En los casos con rotura parcial o rotura intra-sustancia o rotura completa sobre una lesión previa incompleta el derrame puede ser menos marcado. Con frecuencia si el paciente tiene derrame a tensión, por una rotura aguda, está indicada la evacuación que permite aliviar el dolor, facilita la exploración clínica posterior, permite identificar si hay o no grasa en la sangre (señal de lesión del hueso) y puede acelerar y mejorar la recuperación funcional. Es frecuente que el paciente no pueda extender la rodilla completamente y tenga dolor en la cara interna de la misma.
En los primeros días, salvo que exista una lesión compleja, el dolor y la defensa complican la exploración del ligamento cruzado anterior de la rodilla. Cuando baja el dolor y la inflamación el paciente puede sentir que la rodilla “se le va” y que tiene mucha dificultad para doblar o estirar la rodilla del todo.
Ligamento cruzado posterior
Es un estabilizador primario de la rodilla y probablemente el ligamento más fuerte de la rodilla.Como el ligamento cruzado anterior y los ligamentos colaterales este ligamento une a la tibia con el fémur. Discurre entre la cara posterior de la tibia, posterior a la eminencia intercondílea tibial, y la parte lateral (interior) del cóndilo femoral interno en la escotadura intercondílea, donde se inserta en un área con forma de semiluna. Tiene dos fascículos principales, uno anterolateral, que es el más grueso, y otro posteromedial.
Su función es limitar la translación posterior de la tibia con respecto al fémur. Además limita la rotación externa tibial y conjuntamente, con el ligamento cruzado anterior, son restrictores secundarios contra las fuerzas que desplazan la rodilla en valgo o varo, hacia adentro o hacia fuera. Estas funciones son más importantes con la rodilla en flexión.
El nombre deriva porque la visión frontal de ambos ligamentos en la rodilla, da una imagen de X.
Mecanismo de lesión del ligamento cruzado posterior
La lesión de Ligamento cruzado posterior puede producirse por un traumatismo directo en la parte anterior de la tibia, como sucede, por ejemplo, en un accidente de tráfico al golpear la rodilla doblada contra el salpicadero del coche, o por un placaje frontal en el rugby o, más raramente, por una patada en algún deporte de contacto, estando la rodilla en extensión, lo que provoca que esta se doble hacia atrás o haga una deformidad hacia atrás (“recurvatum”) forzado, dañando la cápsula posterior y el LCP. Cuando la causa es un traumatismo de alta energía la lesión se asocia a lesiones más graves, fracturas de huesos largos, de la pelvis o a lesiones del complejo postero-externo o de otras estructuras de la rodilla.
En los deportistas, la causa más frecuente de rotura del ligamento cruzado posterior son las caídas sobre la rodilla doblada, mecanismo de hiperflexión, y con el pie en flexión plantar forzada o por una rotación extrema asociada a valgo o varo.
Cuando el ligamento cruzado posterior sufre una lesión, el traumatismo suele ser de tanta energía que hay que sospechar que otros ligamentos u otras partes de la rodilla también pueden resultar lesionados, como el otro cruzado o la cápsula posterior de la rodilla.
Cuadro clínico de la lesión del ligamento cruzado posterior
Si el ligamento cruzado posterior de la rodilla se lesiona el paciente puede presentar una hinchazón (hemartros o derrame de sangre dentro de la articulación) o dolor súbito en la parte posterior de la rodilla. Es posible que el paciente note un crujido o chasquido tras la lesión, el traumatismo o el movimiento forzado. El deportista no puede reanudar el ejercicio tras la lesión, al menos en las fases agudas.
Posteriormente la rodilla afectada por una lesión deportiva / traumatológica del ligamento cruzado posterior puede volverse inestable, especialmente durante el ejercicio, aunque algunos pacientes, como en el caso de las roturas del LCA conviven con una rotura del LCP y se adaptan a ellas, aunque están limitados para ciertos deportes o ciertas actividades.
Ligamentos laterales:
Refuerzan la cápsula articular por sus lados interno y externo.
Ligamento lateral interno
Se extiende desde la cara cutánea del cóndilo interno hasta el extremo superior de la tibia. Se encuentra por detrás de la zona de inserción de los músculos que forman la pata de ganso.
El ligamento lateral interno (LLI) o ligamento colateral medial es ancho y acintado. Se origina en el epicóndilo medial del fémur desde donde se dirige a la cara medial de la tibia. Tiene dos fascículos, uno superficial y otro profundo, que se encuentra íntimamente unido a la capsula articular y al menisco interno. Por esta razón cuando se lesiona se confunde con, o bien se asocia, a una lesión del menisco interno. Su función es estabilizar la rodilla en el plano frontal, limitando los movimientos de la rodilla hacia adentro, en valgo o en X, hacia adentro.
Ligamento lateral externo
Se extiende desde la cara cutánea del cóndilo externo hasta la cabeza del peroné.
El ligamento lateral externo (LLE) o ligamento colateral medial es cilíndrico. Está situado en la región lateral de la rodilla, uniendo el fémur y la cabeza del peroné. Su forma es diferente a la del ligamento lateral interno, ya que es tiene más forma de cordón que de cinta.
Se encuentra más alejado de la cápsula articular y del menisco, por ello, cuando se lesiona, no suele afectar al menisco externo.
Evita que la rodilla se deforme en varo, hacia afuera. No está unido al menisco externo por lo que su lesión no afecta a este.
Mecanismo de lesión de los ligamentos colaterales
Las lesiones de los ligamentos colaterales se pueden producir por un mecanismo directo e indirecto. En el primero se produce un traumatismo en la cara lateral de la rodilla, deformándola hacia adentro o hacía afuera.
En el segundo, con el pie bloqueado, se produce un desplazamiento forzado de la rodilla que excede la capacidad de protección de la musculatura y provoca el daño del ligamento.
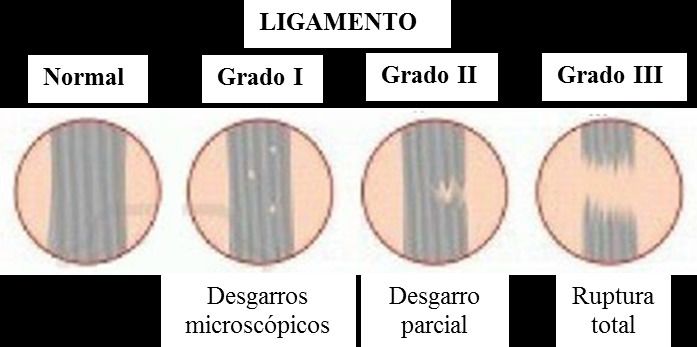
Desde el punto de vista anatómico, las lesiones ligamentosas se clasifican en tres grados:
• Esguince grado I o leve. Existe una lesión parcial o distensión de las fibras
• Esguince grado II o moderado. Existe una rotura de algunas fibras, pero el ligamento mantiene su estructura macroscópica y su función.
• Esguince grado III. Equivale a la rotura del ligamento.
Cuadro clínico de la rotura de los ligamentos colaterales
Dependiendo del grado de lesión de los ligamentos, tendremos dolor e hipersensibilidad local, derrame articular o inestabilidad franca con bostezo en la exploración clínica.
En el grado I no existe bostezo articular a la exploración, pero sí dolor agudo, en el grado II existe un aumento de la laxitud articular (bostezo) doloroso, pero con un tope firme, en el grado III el ligamento está totalmente roto, el dolor es menor y no hay tope claro en las maniobras de varo-valgo. Es importante hacer estas maniobras en extensión completa y a 30º de flexión, para no confundirnos pues en extensión completa el ligamento cruzado anterior puede ser un estabilizador medio-lateral tan importante como los colaterales.
Como en otras lesiones de ligamentos de la rodilla la comparación con el lado sano es fundamental para no dar como patológica una laxitud constitucional. Algunos autores establecen una aproximación clínica de estos grados según el bostezo comparativo con respecto a la rodilla contraria. Si este es menor de 5mm la lesión sería grado I, entre 5-10mm de bostezo comparativo sería un grado II, y por encima de esto sería una rotura completa.
Las lesiones de los ligamentos pueden ser de 3 tipos:
• Grado I: es una distensión o elongación del ligamento
• Grado II: es una rotura parcial del ligamento
• Grado III: es una rotura completa del ligamento
MECANISMOS DE LESION EN EL ESQUÍ
Hay diversos mecanismos por los que se puede producir una lesión en los ligamentos de la rodilla. El mecanismo lesional más frecuente es el giro brusco o inesperado del cuerpo sobre la tibia produciendo un movimiento de rotación forzado en la rodilla. Esto tiene lugar en caídas del esquiador hacia atrás produciendo una rotación de la tibia sobre el fémur con la rodilla hiperflexionadaEsa torsión es la que, literalmente, arranca el ligamento cruzado anterior de su inserción en el fémur.
Otro mecanismo es el llamado “pie fantasma”. Se produce cuando, al igual que en el anterior, el esquiador pierde el equilibrio y cae hacia atrás; uno de los esquíes se va hacia arriba dejando de tocar la nieve, por lo que sólo el borde interior del esquí contrario, que queda detrás del esquiador, sigue en contacto con la nieve. En este momento, el esquí da un giro causando la rotación interna de la tibia respecto al fémur y rompiendo el ligamento cruzado anterior.
Un tercer mecanismo de lesión se produce cuando el esquiador tiene la rodilla flexionada y comienza a caerse hacia atrás, las fijaciones no se sueltan y compensa entonces con una poderosa contracción del cuádriceps.
Otro mecanismo es la pérdida de equilibrio, tras un salto, con el cuerpo inclinado hacia atrás; la cola del esquí toca la nieve en primer lugar y la parte superior de la bota impulsa la diáfisis de la tibia hacia delante provocando un cajón anterior.